Voie accessoire, faisceau de Kent et syndrome de Wolff-Parkinson-White (ECN)
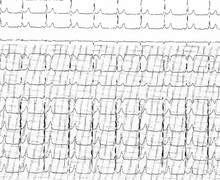
- Une tachycardie régulière à QRS fins interrompue par des manœuvres vagales voire l’injection de Striadyne, l'ECG en rythme sinusal faisant découvrir l'existence d'une voie accessoire.
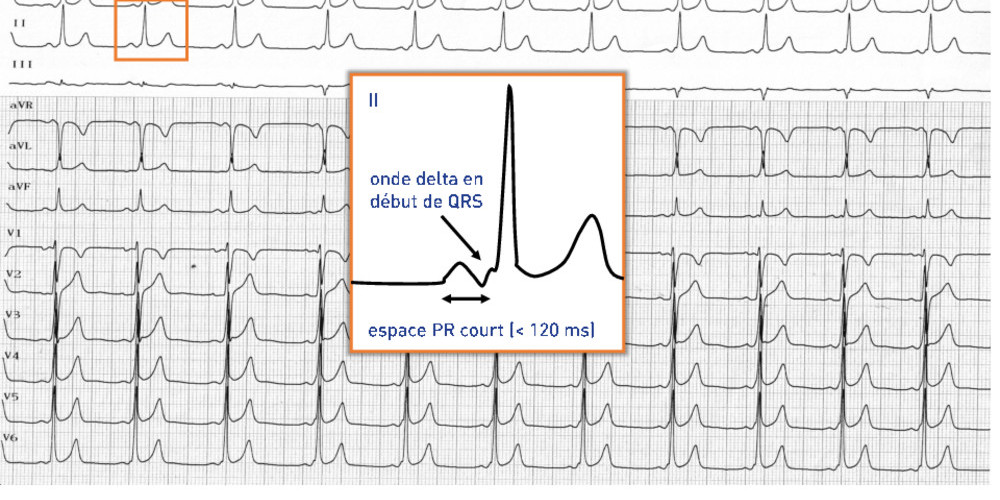
- Savoir reconnaître sur un ECG de repos la présence d’une préexcitation est capital car ce syndrome est potentiellement lié à un risque de mort subite. Toute découverte d’une préexcitation doit entrainer l’évaluation de la malignité de la voie accessoire, qui peut être réalisée par deux moyens :
- Un moyen non invasif : recherche d’une disparition de la préexcitation d’un battement sur l’autre au cours d’une épreuve d’effort
- Un moyen invasif: réalisation d’une exploration électrophysiologique endocavitaire
- Une voie accessoire maligne doit être traitée radicalement par ablation endocavitaire
- La présence d’une voie accessoire peut entrainer deux types d’arythmie :
- Une tachycardie jonctionnelle par macro-réentrée (c’est le cas ici)
- Une tachycardie irrégulière à QRS larges en cas de fibrillation auriculaire avec conduction rapide par la voie accessoire. Quand la voie accessoire est maligne, la tachycardie peut être tellement rapide qu’elle risque de dégénérer en fibrillation ventriculaire, d’où la nécessité d’un traitement radical préventif par ablation endocavitaire
Il est précisé qu’un étudiant n’a pas à savoir faire la différence entre une réentrée intra nodale et une réentrée orthodromique sur voie accessoire durant la tachycardie, mais qu’il doit être capable de diagnostiquer la présence d'une préexcitation en rythme sinusal.