DAV, TRE, Périodes réfractaires BOSTON SCIENTIFIC
Dans cet article
Le Blanking et la période réfractaire atriale post atriale
Il existe une période réfractaire atriale différente post-détection et post-stimulation atriale. Ces 2 valeurs ne sont pas programmables.
Après une détection atriale, il existe une période réfractaire atriale de 85 ms décomposée en 30 ms de période réfractaire absolue, 40 ms de fenêtre de bruit et 15 ms de période réfractaire absolue.
Après une stimulation atriale, il existe une période réfractaire atriale de 150 ms décomposée en 110 ms de période réfractaire absolue et 40 ms de fenêtre de bruit.
Les périodes réfractaires atriales post ventriculaires
Le blanking atrial post-ventriculaire
Pour éviter l’écoute croisée sur ventricule stimulé (en anglais cross-talk) et la détection de la télé-onde R sur ventricule détecté (en anglais far-field oversensing), il existe une période réfractaire spécifique au niveau du canal atrial.
L’utilité du blanking atrial post-ventriculaire est d’éviter la détection, par la chaine atriale :
- de l’artéfact de stimulation ventriculaire
- de la dépolarisation du ventricule spontané ou stimulé
Ce blanking peut être programmé sur une valeur fixe ou sur SMART. Il existe sur les stimulateurs Boston Scientific un blanking atrial différent post-stimulation et post-détection ventriculaire.
La programmation SMART a pour objectif de réduire les durées de blanking tout en réduisant le risque d’écoute croisée avec : - suppression de la fenêtre de bruit de la période de blanking
- augmentation du seuil de contrôle automatique de gain pour éviter l’écoute croisée (CAG augmenté à 3/8 du pic mesuré conduisant temporairement à une sensibilité moindre)
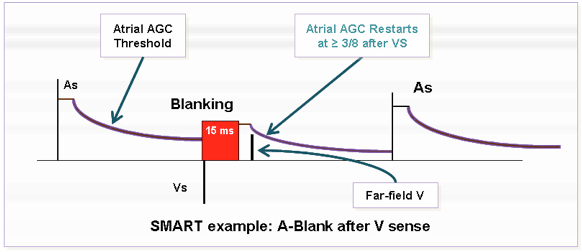
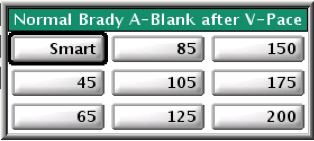
Le blanking atrial post-stimulation ventriculaire peut être programmé sur une valeur fixe (valeur nominale 125 ms) ou sur SMART (durée 37.5 ms sans fenêtre de bruit).
Le blanking atrial post-détection ventriculaire peut être programmé sur une valeur fixe (valeur nominale 45 ms) ou sur SMART (durée 15 ms sans fenêtre de bruit).

La période réfractaire atriale post-ventriculaire (PRAPV)
La période réfractaire atriale post-ventriculaire (PRAPV) est déclenchée par une détection ou une stimulation ventriculaire. Elle intervient lorsque le stimulateur fonctionne en modes DDD, DDI et VDD. Elle est principalement destinée à empêcher la détection d’ondes P rétrogrades susceptibles de déclencher des tachycardies par réentrée électronique (modes de suivi atrial). Lorsque le stimulateur fonctionne en mode DDI, la PRAPV empêche l’inhibition atriale par la détection d’ondes P rétrogrades. Sa première partie est occupée par le BAPV et est donc réfractaire absolue. Après le BAPV, la période est relative. Durant la PRAPV, des événements atriaux intrinsèques peuvent être détectés comme événements réfractaires (AS entre parenthèses) et identifiés sur les enregistrements de marqueurs d’événements mais ils n’affectent pas la synchronisation des intervalles de stimulation. Ainsi, un évènement atrial détecté dans cette période n’induit pas de délai AV. Lorsque le stimulateur fonctionne en modes DDD et DDI, la stimulation atriale prévue n’est pas inhibée.
Pour éviter de recycler la stimulation ventriculaire sur une onde P rétrograde, la PRAPV doit être théoriquement programmée à une valeur supérieure au temps de conduction rétrograde ventriculo-atrial du patient. La valeur moyenne du temps de conduction rétrograde est comprise entre 220 et 280 ms suivant les patients mais peut parfois être encore plus longue avec nécessité d’adapter la PRAPV. Cependant, une PRAPV trop longue peut induire l’apparition d’un bloc 2:1 à des fréquences intrinsèques élevées lorsque le stimulateur fonctionne en mode de suivi atrial (DDD ou VDD). Pour réduire le point de 2:1, la PRAPV peut être configurée sur dynamique pour qu’elle varie en fonction de la fréquence.
La PRAPV peut donc programmée sur une valeur fixe ou sur dynamique avec adaptation en fonction de la fréquence des cycles cardiaques précédents. Pour programmer une PRAPV fixe, il faut programmer une valeur identique pour la PRAPV minimale et la PRAPV maximale.
La programmation de la PRAPV post-ESV a pour objectif de réduire le risque de TRE à la suite d’une ESV (mécanisme initiateur fréquent des TRE) et consiste à allonger la durée de la PRAPV (valeur programmable) à la suite de la détection d’une ESV.
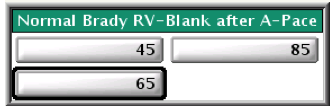
Le blanking ventriculaire post-stimulation atriale
Ce blanking est programmable entre 45 et 85 ms (valeur nominale de 65 ms, les 40 dernières millisecondes étant la fenêtre de bruit).
La fenêtre de sécurité et fenêtre de bruit
Il n’existe pas de fenêtre de sécurité sur les stimulateurs Boston Scientific.
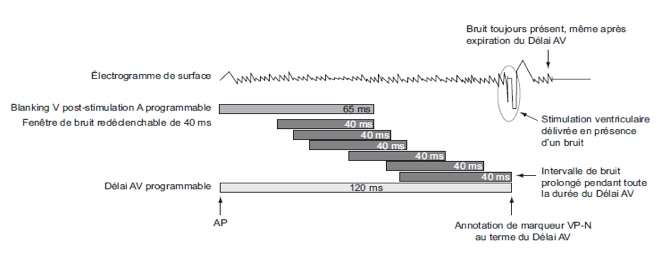
Il existe en revanche une fenêtre de bruit qui constitue une portion des différents blankings ou périodes réfractaires. Quand un signal tombe dans la fenêtre de bruit, il n’est pas utilisé pour la détection et ne recycle pas les intervalles d’échappement.
Si le signal est détecté de façon continue, cette fenêtre de bruit est systématiquement re-déclenchée (re-triggée) aussi longtemps que le signal est présent (ou jusqu’à la prochaine stimulation)
Le démarrage d’une TRE implique :
- la programmation d’un mode de suivi atrial (DDD ou VDD)
- la perméabilité de la conduction rétrograde
- une perte momentanée ou permanente de la synchronisation atrio-ventriculaire. En effet, si l’activité ventriculaire est correctement synchronisée à celle de l’oreillette, la conduction rétrograde est bloquée.
La conduction rétrograde est présente en moyenne chez 40% des patients stimulés au repos, toutes indications confondues. Elle est beaucoup plus fréquente chez les patients implantés pour dysfonction sinusale (jusqu’à 80%) que pour bloc auriculo-ventriculaire. A l’effort, l’incidence moyenne atteint 75%. Ces chiffres sont suffisamment élevés pour justifier d’une protection efficace à programmer systématiquement.
Les événements suivants peuvent favoriser une dissociation AV, une conduction rétrograde et le déclenchement d’une TRE: - une extrasystole ventriculaire ;
- une extrasystole atriale avec allongement du délai AV pour respecter la fréquence cardiaque maximale programmée ;
- un délai AV programmé trop long (la voie nodo-hissienne est sortie de sa période réfractaire au moment de la stimulation ventriculaire) ;
- une interférence externe ou des myopotentiels détectés par la chaine atriale ;
- un défaut de détection ou de stimulation atriale ;
- une absence d’extension de PRAPV après retrait d’un aimant, ou sortie de repli lors de la réassociation AV 1/1 ;
- application et retrait d’un aimant ;
- programmation du mode VDD chez un patient avec rythme sinusal plus lent que la fréquence minimale programmée ;
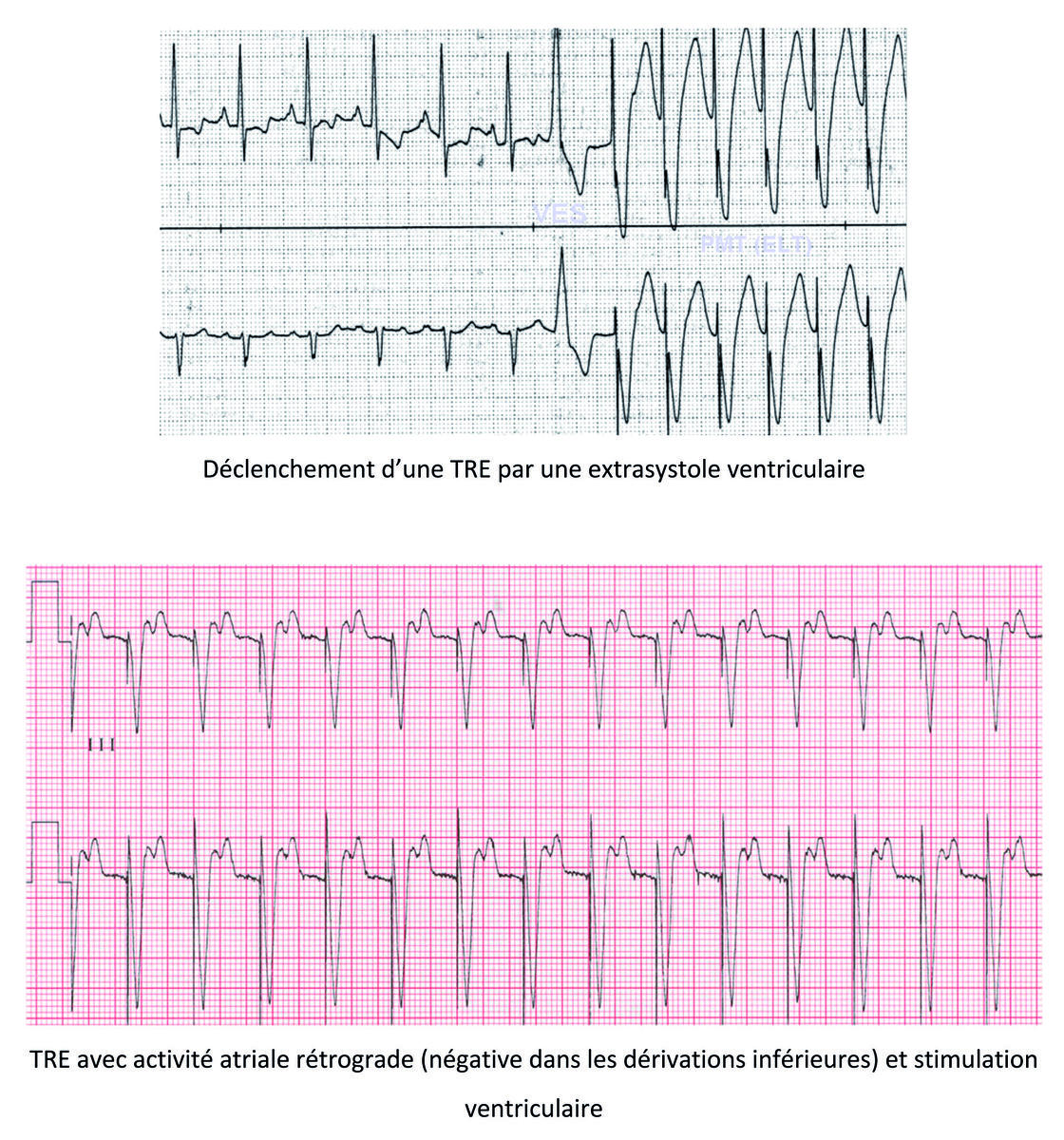
L’entretien de la TRE résulte de la détection hors périodes réfractaires d’une onde P’ rétrograde qui entraine le déclenchement d’un délai AV souvent allongé, qui favorise de nouveau la conduction rétrograde après stimulation ventriculaire. Une TRE est donc une séquence répétitive dans laquelle le stimulateur réagit à chaque onde P’ rétrograde en stimulant le ventricule à une fréquence élevée qui à son tour génère une onde P’ rétrograde.
Le cycle se répète ainsi indéfiniment à moins de l’apparition d’un bloc rétrograde ou de l’intervention d’un algorithme spécifique du stimulateur.
Une TRE de durée prolongée peut être mal supportée avec une symptomatologie allant de la simple sensation de mal être ou de palpitations jusqu’à la décompensation cardiaque chez les patients présentant une cardiopathie sous-jacente.
La fréquence cardiaque durant une TRE dépend :
- du temps de conduction rétrograde
- de la fréquence maximale programmée
- du délai AV en cours
Si la somme temps de conduction rétrograde + délai AV (à la fréquence maximale) est plus courte que l’intervalle minimal de stimulation (60000/fréquence maximale), la fréquence de la TRE est égale à la fréquence maximale programmée, le délai AV est stable et allongé à chaque cycle.
Si la somme temps de conduction rétrograde + délai AV (à la fréquence de la TRE) est plus longue que l’intervalle minimal de stimulation (60000/fréquence maximale), la fréquence de la TRE est inférieure à la fréquence maximale et égale à 60000/(temps de conduction rétrograde + délai AV), et le délai AV est celui programmé à la fréquence en cours. Ce cas de figure est observé dans environ 35% des cas.
La prévention du démarrage des TRE
Différentes options complémentaires peuvent être privilégiées pour prévenir la survenue des TRE:
- la programmation d’un mode sans suivi atrial comme le DDI qui permet d’éviter la survenue des TRE. Ce mode de stimulation présente toutefois des limites incompatibles avec les caractéristiques de certains patients (pas de suivi des ondes P détectées).
- la programmation d’une PRAPV plus longue que le temps de conduction rétrograde qui peut être mesuré au moment de l’implantation. Il faut rappeler toutefois que la programmation d’une PRAPV trop longue peut induire l’apparition d’un bloc 2:1 à l’effort mal supporté par le patient. La programmation d’une PVARP et/ou d’un délai AV dynamiques permet d’augmenter la capacité d’effort. Une PRAPV programmée à 300 ms est suffisante chez la majorité des patients pour éviter la survenue d’une TRE.
- éviter toute situation favorisant une perte de synchronisme AV :
- programmer des délais AV courts plutôt que longs
- assurer une détection et une stimulation correctes et permanentes (marge suffisante)
- programmer une détection atriale bipolaire pour éviter la détection de myopotentiels ou d’interférences extérieures
- allonger automatiquement la PRAPV après une ESV : l’objectif est d’empêcher le suivi d’ondes P’ rétrogrades (ou de l’activité sinusale) engendrées par les extrasystoles ventriculaires. La conduction rétrograde suivant une ESV peut perturber le synchronisme AV et affecter la synchronisation du mode de stimulation. Le stimulateur définit une ESV comme tout événement ventriculaire détecté qui suit un autre événement ventriculaire stimulé, réfractaire ou détecté sans qu’il y ait un événement atrial intermédiaire. L’allongement de la PRAPV est signalé par le marqueur PVP➔.
Diagnostic d’une TRE par le stimulateur et intervention anti-TRE
Diagnostic d’une TRE par le stimulateur
La détection d’une TRE est basée sur la mise en évidence de 16 cycles consécutifs AS-VP survenant à la fréquence cardiaque maximale avec des intervalles VA stables. Si un des 16 intervalles VA analysés diffère de plus de 32 ms par rapport au premier intervalle VA, les intervalles sont jugés instables et le compteur de cycles (16 cycles consécutifs, non programmable) est remis à 0.
Intervention anti-TRE
Quand le diagnostic de TRE est réalisé par le dispositif, la PRAPV est allongée à 500 ms sur un cycle (correspondant au seizième cycle).
Le marqueur PMT-B (pacemaker mediated tachycardia break) est retrouvé sur le cycle où la PRAPV est allongée.
TRE dans les mémoires du stimulateur
Un EGM est stocké dans les mémoires quand un épisode de TRE est diagnostiqué par le dispositif.
Un maximum de 3 épisodes avec EGM est enregistré dans les mémoires.





