Comptage et diagnostic de fibrillation ventriculaire
Homme de 57 ans, implanté en prévention primaire pour cardiopathie ischémique avec fraction d’éjection à 30%, sans infarctus, avec décompensation cardiaque récente. Le choix d’un modèle triple chambre PARADYM RF SonR CRT a été dicté par la survenue de BAV II Mobitz 2. Quand le patient est en 1:1, le PR est mesuré à 420 ms, le QRS révèle un bloc intraventriculaire à 120 ms. Le patient devant être stimulé en continu, la resynchronisation a été privilégiée. Le patient consulte après 3 chocs précédés de malaises, surtout le dernier.
Programmation
Trois zones sont programmées :
- une zone lente de monitorage entre 140 et 170/min, avec persistance de 30 cycles ;
- une zone de TV entre 170 et 210/min, avec persistance de 12 cycles, ATP et chocs,
- une zone de FV au-delà de 210/min et persistance de 6 cycles, avec une zone de TVR avec salve si TV stable entre 210 et 240, et des chocs si échec, et la zone de FV au-delà de 240/min avec des chocs d’emblée.
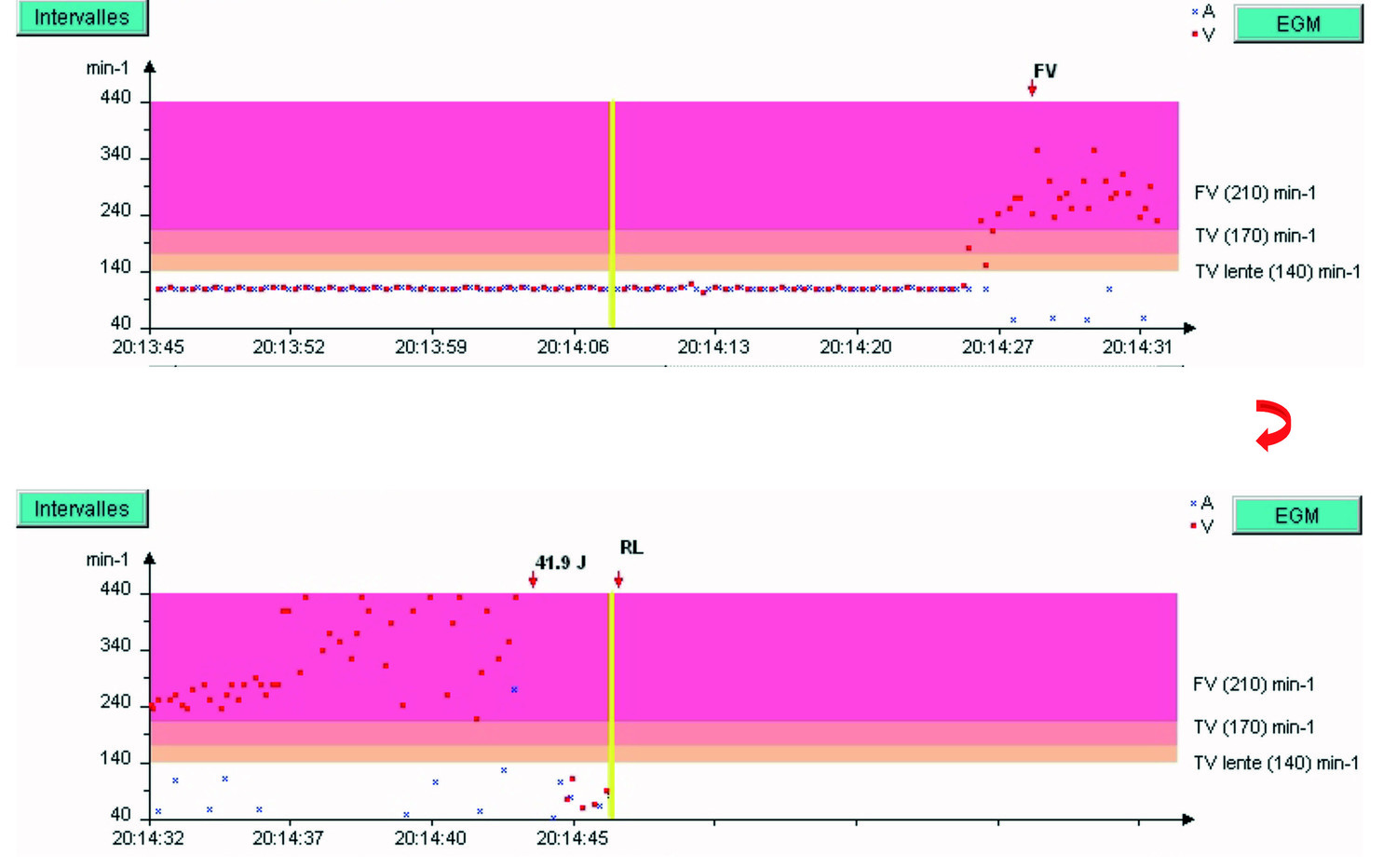
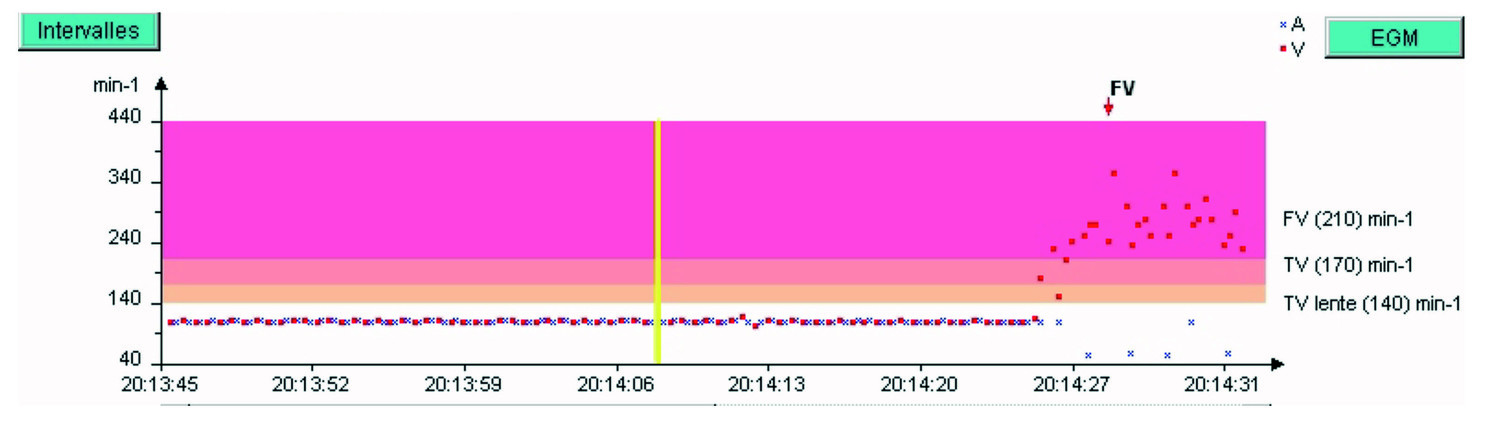
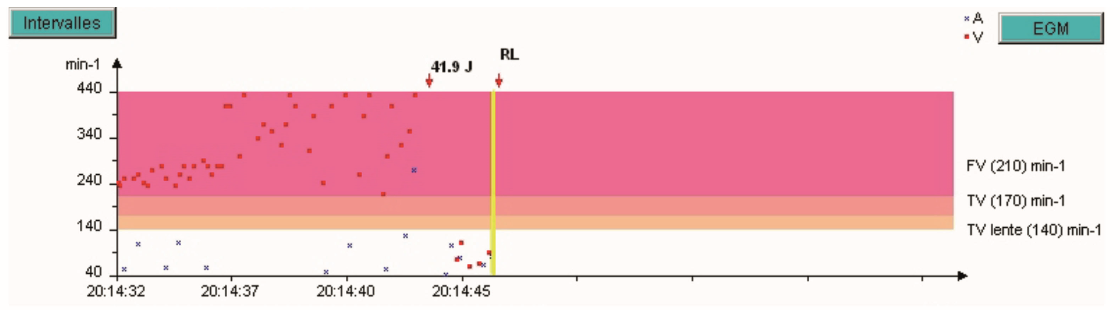
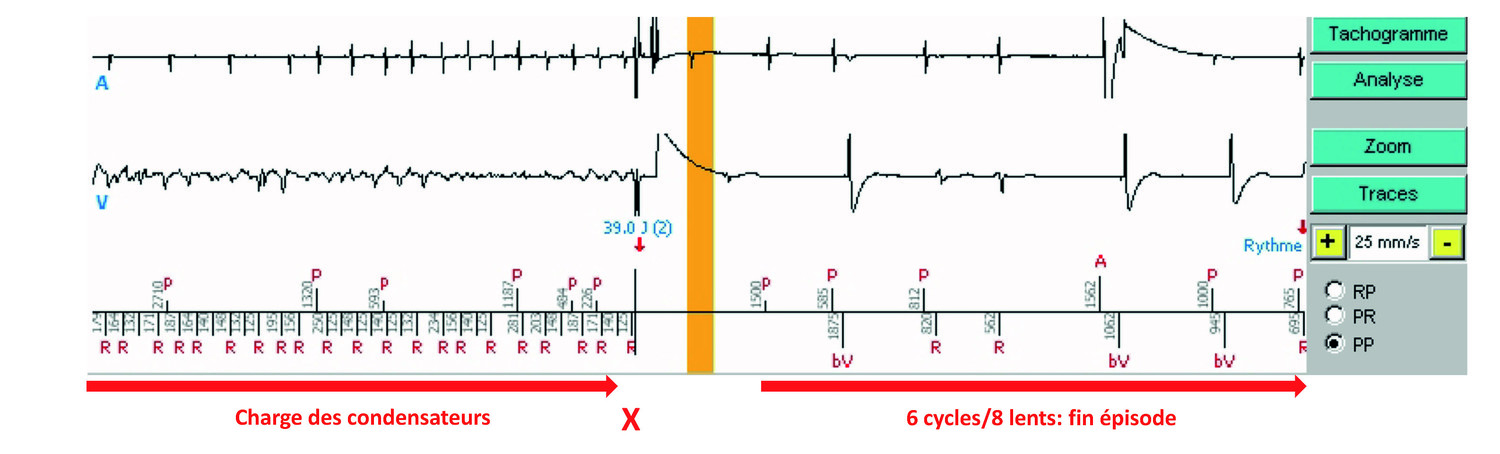
Tachogramme du dernier épisode
Les zones sont rappelées à droite du graphe. Les points rouges sont les cycles ventriculaires, les croix bleues, les cycles atriaux. La barre verticale jaune correspond au segment d’EGM qui apparaitra à l’écran après avoir cliqué sur le bouton bleu EGM à droite du graphe.
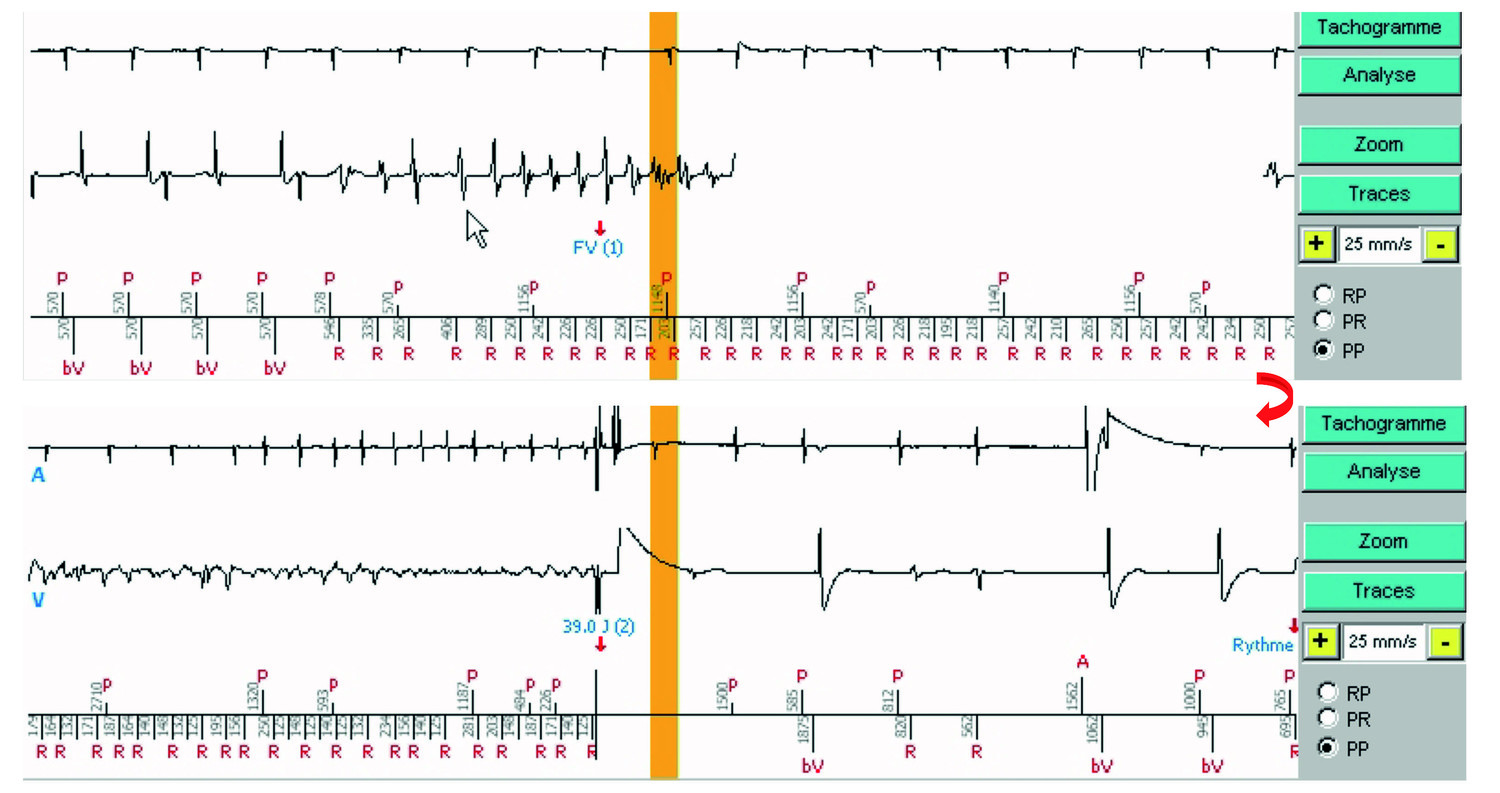
Electrogramme
Traces : Celle du haut est l’électrogramme atrial, au-dessous, l’électrogramme ventriculaire, enfin, en bas, les marqueurs atriaux au-dessus de la ligne, et les marqueurs ventriculaires au-dessous avec les intervalles de temps PP et RR
Tachogramme
- Le patient est en rythme associé 1:1, puis à 20h14:25, une tachycardie survient avec cycles ventriculaires (points rouges) dans la zone de FV ;
- Le rythme devient vite désorganisé, hyper-rapide,
- Un choc de 41,9 J est délivré.
- Retour à un rythme lent (RL).
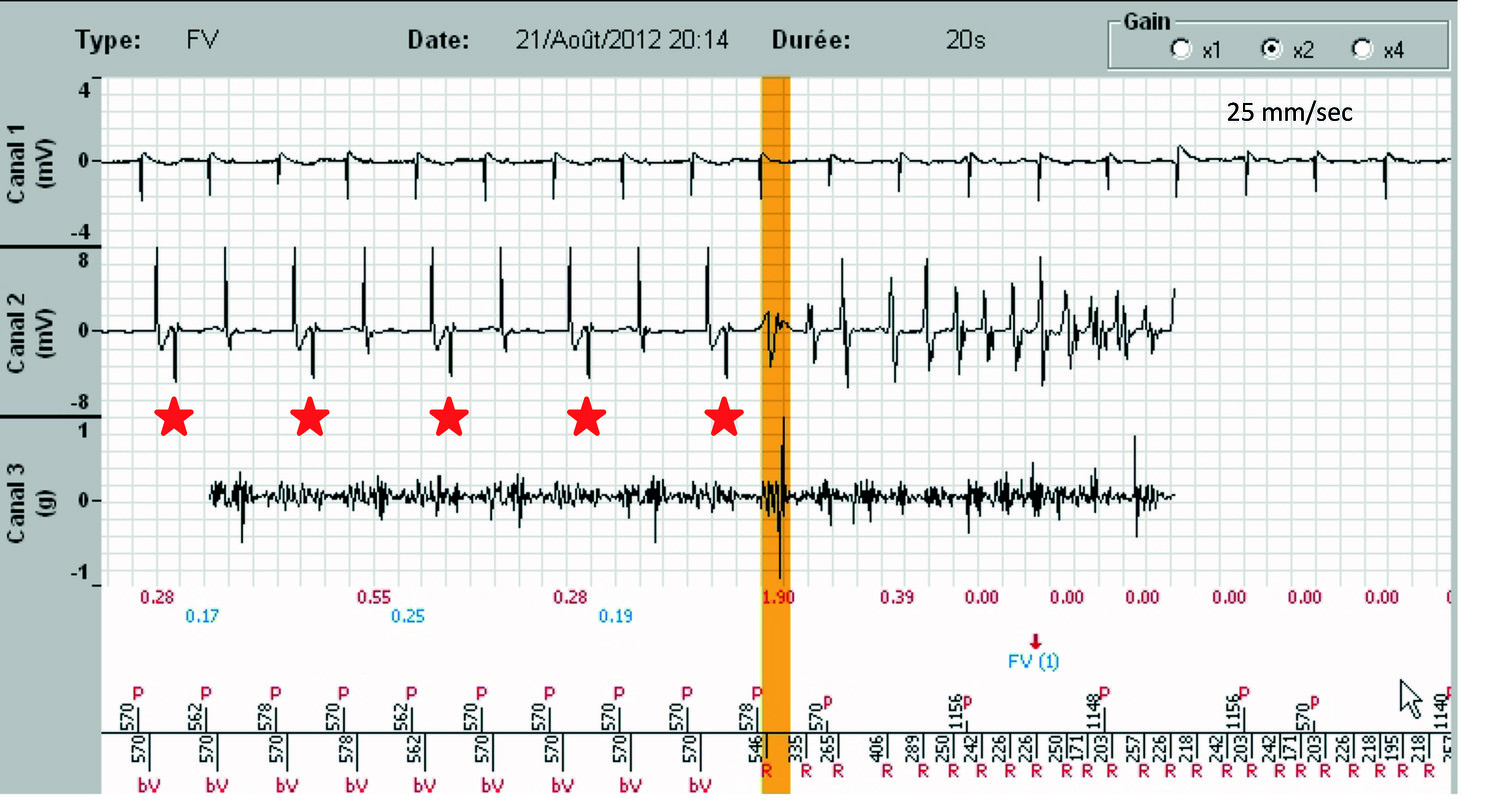
Electrogramme
- Après un rythme synchronisé atrio-biventriculaire (P-bV), une tachycardie ventriculaire débute, bien détectée (R), avec des ondes P pas toutes visibles, car certaines tombent dans le blanking atrial post-ventriculaire (croix rouges). Au moins 6 cycles/8 sont en zone FV, une FV est diagnostiquée (FV (1), flèche). En cliquant sur « Analyse » à droite du tracé, sous tachogramme, et en allant chercher le numéro du marqueur analysé (ici 1, pour FV (1)), on accède à un tableau qui donne l’état des critères aboutissant au diagnostic de FV, ici une fréquence ventriculaire de 256/min .
- Dès 6 cycles de persistance (comme programmé), la majorité demeurant FV, la charge du condensateur est lancée. Pendant la charge, l’appareil continue la détection de l’arythmie, et le choc ne sera délivré que si l’arythmie est toujours présente lorsque l’énergie programmée est atteinte, sur le cycle FV suivant la fin de charge (croix rouge) (ci-dessous). La survenue d’un cycle Lent peut stopper la charge. La survenue de 6/8 cycles lents (rythme lent) ou d’une majorité TSV/TS peut dévier le choc.
- A noter à propos du compteur de persistance, celui de FV est indépendant de celui des TV lente et TV. L’appareil réinitialise le compteur de cycles de persistance uniquement lorsqu’il trouve d’autres rythmes majoritaires, mais pas après application d’une thérapie.
- Un choc de 39,0 J est délivré pour 42 J programmés. En fin de charge, le patient étant toujours en FV, le cycle sur lequel le choc est délivré est en zone de FV, l'analyse majoritaire est toujours FV et le compteur de persistance de FV est lui aussi toujours supérieur au seuil à ce moment-là. Juste avant le choc, on constate que le rythme atrial est devenu arythmique. Arrêt des tachycardies atriale et ventriculaire après le choc.
- L’impédance de choc a été de 48 ohms (information obtenue en cliquant sur « Analyse », et en sélectionnant le numéro du marqueur correspondant à celui du tracé par les flèches du tableau d’analyse ; la valeur d’impédance s’est aussi affichée à l’interrogation, dans l’écran d’accueil)
- Après une seconde de blanking total, les cycles sont lents, et l’appareil diagnostique la fin de l’épisode (rythme lent).
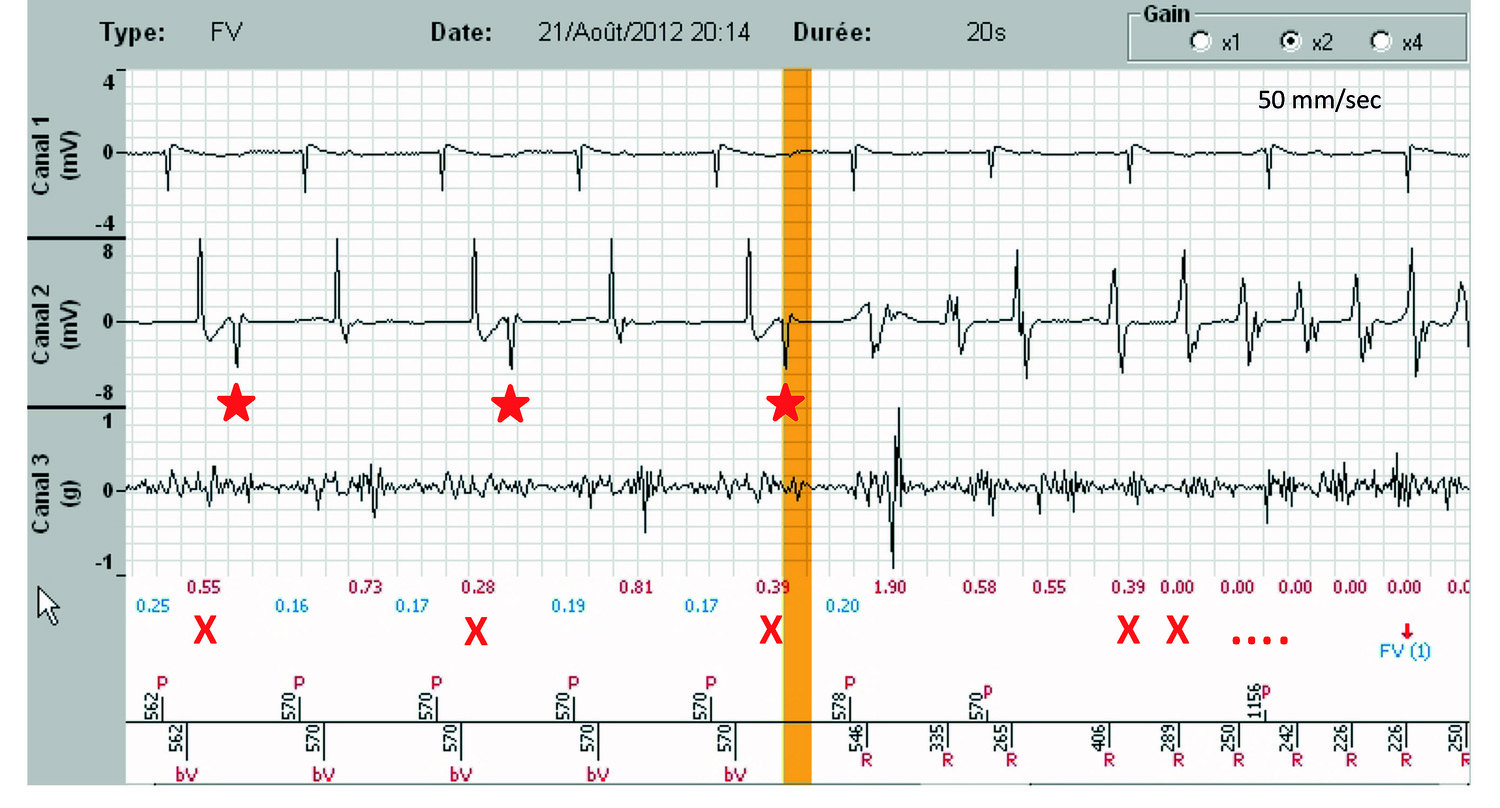
- Un clic sur l’onglet « Zoom » permet une meilleure lecture des EGMs. Sur le canal 1 s’inscrit l’EGM atrial, sur le canal 2, l’EGM ventriculaire, sur le canal 3, le signal SonR avec au-dessous en rouge, la valeur de SonR1, de fermeture mitrale, et en bleu, celle de SonR2, de fermeture aortique. Notez d’une part, le probable défaut de stimulation ventriculaire droit intermittent avec un QRS VD à distance du spike (étoiles rouges), chez un patient dont le seuil est élevé, et qui exige une augmentation de l’énergie de stimulation, et l’effondrement des valeurs SonR1 quand une des deux sondes ne fonctionne pas, et quand la tachycardie a démarré (croix rouges). Les deux tracés ci-dessous sont identiques, le premier à la vitesse de défilement de 25 mm/sec, le second à la vitesse de 50 mm/sec.
- Ce tracé illustre la fonction de base d’un défibrillateur. Il diagnostique très rapidement une fibrillation ventriculaire, charge le condensateur et choque. Le traitement est immédiatement efficace avec retour en rythme sinusal.
- Cette façon de programmer le défibrillateur est maintenant obsolète. Auparavant, on considérait qu’il fallait agir vite et déclencher les thérapies rapidement. Mais on a appris que nombre de tachycardies, même FV, pouvait s’interrompre spontanément, qu’une thérapie peut toujours déstabiliser la tachycardie en cours et la rendre plus difficile à arrêter ensuite, que les charges répétées sur des tachycardies qui eussent pu s’arrêter spontanément, usent prématurément la pile du défibrillateur, et que les chocs sont délétères pour le myocarde. Ainsi, aujourd’hui, les persistances en zone de FV et de TV en prévention primaire seraient programmées à 20 cycles.
- Dans cet exemple, la détection a été parfaite tout au long de l’arythmie. On constate que l’énergie programmée de 42 Joule n’est pas celle délivrée (39 Joule). Il en est ainsi sur tous les modèles, avec une petite différence entre les deux valeurs; c'est un principe universel de fonctionnement des défibrillateurs implantables. Ceci n’est pas le témoin d’une usure de pile ou d’un quelconque dysfonctionnement.
- Dans cet exemple, une salve de stimulation anti-tachycardique était programmée. Elle n’a pas été délivrée car la fréquence de l’épisode était de 274 par minute alors que la salve n’est envoyée que si la fréquence est comprise entre 210 et 240 par minute et le rythme stable. On considère en effet qu’au-delà, il ne peut s’agir que d’une FV. Le comportement de la prothèse est donc complètement normal.
- A noter, dans les anciennes plateformes Microport, la charge des condensateurs n’est pas notée sur les EGM, ce qui rend la lecture difficile. Les nouvelles plateformes ajoutent un marqueur « C » pour charge sur les cycles, comme dans l’exemple suivant.
- Des lésions coronariennes ont été retrouvées chez ce patient présentant une cardiopathie ischémique qui ont nécessité une revascularisation par dilatation et stent, et plusieurs épisodes rapprochés de tachycardie ventriculaire de morphologies différentes ont fait discuter une ablation de TV.
- A noter enfin que la perte de capture ventriculaire droite diagnostiquée juste avant l’épisode n’est potentiellement pas anodine et a pu favoriser le démarrage de l’arythmie sur la première ESV initiatrice (le couplage étant plus court du point de vue du ventricule droit). Il est impératif ici d’adapter la stimulation ventriculaire droite au seuil actuel.