Induction d’une FV en fin de procédure d’implantation
Dans cet article
- Introduction
- Induction de la fibrillation
- Evaluation de la détection
- Vérification de l’efficacité de la défibrillation
- Le seuil de défibrillation en pratique
- Valeur supérieure de vulnérabilité
- Facteurs influençant le seuil de défibrillation
- Risques et contre-indications du test de défibrillation :
- Chez qui réaliser un seuil de défibrillation ?
Lors de l’implantation des défibrillateurs de première génération, la procédure se terminait quasi-systématiquement par l’induction d’une fibrillation ventriculaire pour vérifier que le défibrillateur détectait et réduisait correctement le trouble du rythme et pour vérifier l’intégrité du système haute tension. Aujourd’hui, les échecs de défibrillation sont rares, une majorité de patients est implantée en prévention primaire et la stimulation anti-tachycardique permet la réduction d’une proportion importante de tachycardies ventriculaires rapides. De surcroit, l’énergie maximale des chocs est plus importante avec les défibrillateurs implantables récents, offrant ainsi une meilleure marge de sécurité. Cela a conduit un nombre important de centres à reconsidérer la nécessité d’un test systématique en fin de procédure ; la décision d’induire une FV est donc prise au cas par cas.
L’induction d’une FV permet de tester le bon fonctionnement du dispositif implanté et permet de :
- vérifier l’intégrité du système haute tension
- vérifier la bonne détection et redétection des signaux endocavitaires en FV
- vérifier que l’on dispose d’une marge de sécurité adéquate pour la défibrillation
En pratique, il existe différentes possibilités pour induire une fibrillation ventriculaire :
- induction par choc sur T : le principe est d’induire une arythmie ventriculaire (le plus souvent une FV) en délivrant un choc de faible énergie en période vulnérable ventriculaire. En pratique, une séquence de stimulation ventriculaire (en nominal, 8 stimuli), à fréquence fixe (en nominal, 150 battements/minute, couplage de 400 ms entre les stimuli) est suivie de l’émission, à travers les électrodes de choc, d’un choc électrique de faible énergie (en nominal, 1.1 Joules) en période vulnérable ventriculaire (en nominal, couplage de 310 ms). L’administration du choc nécessite la charge préalable des condensateurs ;
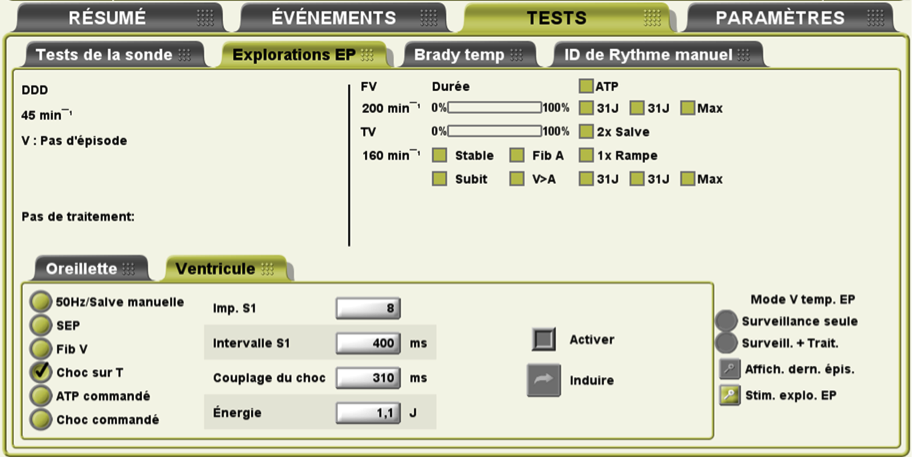
- induction Fib V : le principe est d’induire une arythmie (le plus souvent une FV) en stimulant le ventricule droit à travers l’électrode de choc à très haute fréquence et haute amplitude. Il est possible de programmer une puissance variable : Fib V basse délivre une forme d’onde de stimulation de 9 Volts (durée d’impulsion 1.1 ms, intervalle de 50 ms entre les stimuli (20 Hz)) ; Fib V haute délivre une forme d’onde de stimulation de 15 Volts (durée d’impulsion 1.1 ms, intervalle de 50 ms entre les stimuli (20 Hz)). Le train d’induction est délivré tant que l’opérateur appuie sur le bouton et que la liaison télémétrique est maintenue (on ne peut pas dépasser 15 secondes). Ce type d’induction est associé avec une mobilisation importante et souvent douloureuse des masses musculaires environnantes justifiant d’une sédation ou d’une anesthésie générale.
- induction par stimulation électrique programmée (SEP) : le principe est d’induire une arythmie (le plus souvent une TV) en réalisant une stimulation ventriculaire programmée. En pratique, une salve de stimulation ventriculaire (en nominal, 8 stimuli) à fréquence fixe (en nominal, 600 ms entre les stimuli) est suivie de 1 à 4 impulsions prématurées.
- induction par salve manuelle 50 Hz : le principe est d’induire une arythmie (TV ou FV) en réalisant une application de courant alternatif (salve de stimulation rapide avec 20 ms entre les impulsions (50 Hz)). Le train d’induction est délivré tant que l’opérateur appuie sur le bouton et que la liaison télémétrique est maintenue (on ne peut pas dépasser 30 secondes).
Un préalable indispensable à la survenue d’une thérapie appropriée est la détection correcte de l’arythmie. Un des objectifs principaux du test est de s’assurer de la qualité de la détection de la fibrillation ventriculaire induite. La détection correcte d’une FV implique la capacité à détecter des signaux très rapides et souvent variables en amplitude et en fréquence. Les contraintes d’une détection appropriée de la FV sont donc différentes de celles observées en rythme sinusal ou même lors d’une tachycardie ventriculaire organisée monomorphe.
- durant le test, il est d’usage de dégrader la sensibilité en augmentant la valeur de la sensibilité ventriculaire programmée (autour de 1 mV). Une détection correcte à ce niveau de sensibilité garantit une bonne marge de sécurité par rapport à la valeur nominale (0.6 mV) utilisée ensuite..
- une détection d’une onde R > 5 mV en rythme sinusal permet le plus souvent une détection correcte lors d'un épisode de fibrillation ventriculaire. La sous-détection d’une fibrillation ventriculaire en dépit d’une bonne détection en rythme sinusal est rare avec les défibrillateurs les plus récents. La réalisation du test pour s’assurer de la qualité de la détection n’est probablement indispensable qu’en présence d’une détection médiocre en rythme sinusal (<3-5 mV). Toutefois, la corrélation entre l’amplitude des ondes R en rythme sinusal et l’amplitude des dépolarisations ventriculaires en fibrillation ventriculaire n’est pas parfaite.
L’autre objectif essentiel de l'induction per-implantatoire est de tester l’efficacité de la défibrillation. Pour permettre un retour en rythme sinusal, le choc électrique doit altérer le potentiel transmembranaire myocardique ventriculaire afin de supprimer les vagues de fibrillation existantes sans induire de nouvelles vagues.
Le terme de seuil de défibrillation est impropre. En effet, à la différence d’un seuil de stimulation, le seuil de défibrillation n’est pas une valeur absolue au-dessus de laquelle la défibrillation sera toujours efficace et en dessous, toujours inefficace. Il existe juste une probabilité de succès pour une amplitude donnée. L’efficacité d’un choc de défibrillation semble être la mieux modélisée par une courbe de probabilité exponentielle. L’aspect de cette courbe est relativement uniforme entre les patients.
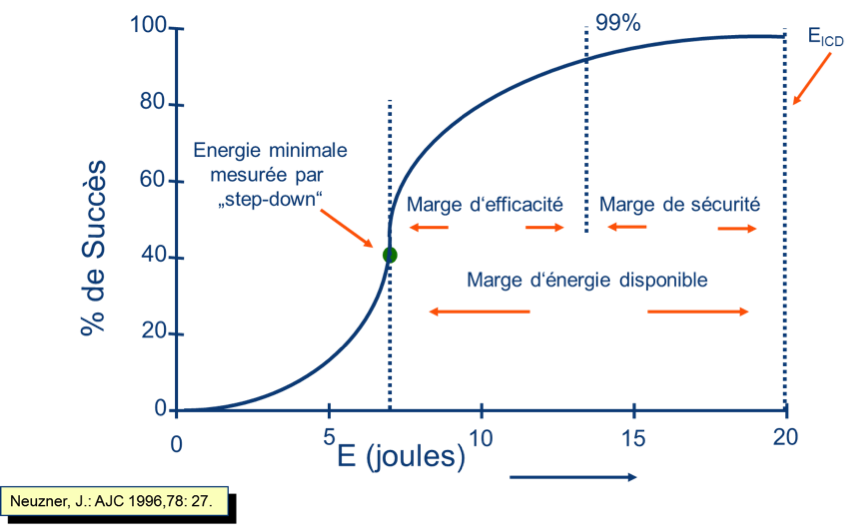
En pratique, l’objectif du test est d’assurer qu’il existe une marge de sécurité par rapport aux capacités maximales du dispositif. Le premier choc est souvent réalisé à une amplitude de 10 Joules inférieure aux capacités maximales de l’appareil. Pour valider l'efficacité du choc, cette même amplitude peut être testée une ou deux fois supplémentaires. Au moins 2 à 3 minutes sont nécessaires entre les épisodes de défibrillation pour permettre une récupération hémodynamique correcte et pour minimiser l’effet cumulatif des chocs. Si le choc délivré par le défibrillateur implantable est inefficace, les chocs de secours peuvent être délivrés soit par un défibrillateur externe, soit par le défibrillateur implantable qui délivrera alors un choc à énergie maximale. Le choc interne permet d’éviter la brulure occasionnée par le défibrillateur externe. En revanche, ce choc est retardé par la re-détection de la fibrillation ventriculaire par l’appareil et par le temps de la nouvelle charge à énergie maximale.
En fonction de l’amplitude du choc délivré et de la période du cycle cardiaque pendant laquelle le choc est délivré, l’effet peut être opposé : un choc de forte amplitude délivré en période neutre (dans le QRS par exemple) a une forte probabilité de réduire une arythmie ; un choc de faible amplitude (de l’ordre du Joule) délivré en période vulnérable ventriculaire (sommet de l’onde T) a au contraire une forte probabilité d’induire une arythmie. Il existe une valeur supérieure limite à partir de laquelle un choc n’induit pas d’arythmie. Cette valeur est directement reliée au « seuil » de défibrillation.
Une façon alternative de tester la défibrillation, est donc de déterminer la valeur supérieure de vulnérabilité qui est l’énergie la plus faible, appliquée en période vulnérable ventriculaire, qui n’entraine pas de fibrillation ventriculaire.
- elle consiste à réaliser en rythme sinusal des chocs sur l’onde T de valeur décroissante
- la première valeur qui n’induit pas de fibrillation définit la valeur supérieure de vulnérabilité
- cette valeur est également probabiliste et est fortement corrélée au seuil de défibrillation ; par exemple, si un choc de 20 Joules délivré en période vulnérable n’induit pas d’arythmie alors la probabilité qu’un choc de cette même amplitude réduise une arythmie ventriculaire est élevée.
Différents paramètres en rapport avec le patient, le matériel implanté, le contexte médicamenteux ou la survenue de complications peuvent directement influer sur le seuil de défibrillation.
Caractéristiques du patient associées avec des seuils élevés de défibrillation :
- sexe masculin
- surface corporelle augmentée
- fraction d’éjection altérée
- dilatation ou hypertrophie ventriculaire gauche
- existence d’une myocardiopathie hypertrophique ou d’un syndrome de Brugada
Caractéristiques techniques influençant le seuil de défibrillation :
- importance de la forme de l’onde de choc : les seuils de défibrillation sont meilleurs pour une onde biphasique que pour une onde monophasique, le risque de réinduction immédiate étant moindre.
- importance de la polarité du choc : les seuils de défibrillation seraient meilleurs lorsque l’électrode ventriculaire droite est utilisée comme anode pour la première phase d’un choc biphasique, principalement lorsque le seuil de défibrillation est élevé. Le niveau de preuve est toutefois limité.
- l’orientation du vecteur de choc doit couvrir le ventricule gauche de façon uniforme. Ce vecteur dépend de la position du ou des coïls de défibrillation et du boîtier par rapport au coeur. Le coïl distal ventriculaire droit doit être placé intégralement dans la cavité ventriculaire. Le coïl proximal d’une sonde double-coil doit être positionné suffisamment haut pour éviter une perte de courant au niveau du flux sanguin auriculaire droit. Parfois, il est difficile de positionner ce coïl dans la veine cave supérieure. Si le coïl flotte dans l’oreillette droite, il est préférable de faire fonctionner la sonde comme une sonde simple coïl.
Médicaments influant sur les seuils de défibrillation :
- l’amiodarone augmente significativement le seuil de défibrillation d'autant plus que le seuil est déjà élevé ;
- les anti-arythmiques de classe IC et le verapamil augmentent également les seuils ;
- le sotalol, le dofetilide ou l’azimilide réduisent les seuils et peuvent être utilisés préférentiellement chez les patients avec seuil élevé.
Complications per-opératoires influant sur les seuils de défibrillation :
- l’existence d’un épanchement péricardique, d’un épanchement pleural ou d’un pneumothorax, peut induire une augmentation du seuil de défibrillation ;
- la persistance d’un fragment de sonde ancienne ou d’un guide peut détourner une partie de l’énergie délivrée en créant un circuit parallèle.
- les risques associés au test per-opératoire de la qualité de la défibrillation incluent ceux en rapport avec le choc, mais aussi ceux liés à la fibrillation ventriculaire ;
- l’arrêt cardiaque temporaire induit une ischémie cérébrale surtout après plusieurs chocs inefficaces et une durée prolongée de fibrillation ventriculaire ;
- chez les patients coronariens, la fibrillation ventriculaire peut induire une ischémie myocardique avec modifications de l’électrocardiogramme et augmentation de la troponine. Le choc lui-même peut être responsable d’une augmentation de la troponine mais cette augmentation semble majorée chez les patients coronariens ;
- la mortalité en rapport avec une fibrillation ventriculaire réfractaire aux chocs internes et externes ne dépasse pas 0.1% mais n’est pas nulle ;
- la réalisation d’un choc peut se compliquer d’une embolie artérielle si un thrombus intra-cardiaque est présent. Ce risque est particulièrement présent chez les patients en fibrillation auriculaire. L’anticoagulation est généralement stoppée ou réduite avant et après l’implantation du défibrillateur favorisant le risque de formation de thrombus. Les thrombus du ventricule gauche sont également fréquents chez les patients insuffisants cardiaques. Une échographie trans-oesophagienne pourrait être systématisée chez les patients en fibrillation auriculaire avant l’implantation du défibrillateur.
Avec les appareils modernes, une implantation à gauche est associée à un pourcentage de succès d’un choc avec marge de 10 joules de 90%, celle d’un choc à énergie maximale approchant les 95%. La nécessité de modifier la position de la sonde ou de changer le système de défibrillation ne dépasserait pas 5%.
- ce test est donc indispensable quand la détection ventriculaire en rythme sinusal est < 3 à 5 mV pour éliminer la possibilité d’une sous détection. De même, ce test doit être réalisé si la probabilité de seuil élevé est grande, le patient présentant un ou plusieurs facteurs de risque (patient jeune, obèse, coronarien, insuffisant cardiaque, syndrome de Brugada, traitement par amiodarone …) ;
- à l’opposé, le test est contre-indiqué en présence d’un thrombus intra-cardiaque, d’une fibrillation non ou mal anti-coagulée, d’un rétrécissement aortique sévère, d’une coronaropathie ou d’une insuffisance cardiaque non stabilisées ;
- chez tous les autres patients, le choix de tester ou de ne pas tester l’appareil implanté dépend des habitudes du centre, de l’indication d’implantation (prévention secondaire plutôt en faveur du test, prévention primaire plus discutable), de l’âge et des caractéristiques cliniques du patient ;
- lors d’un changement de boîtier, la décision de tester l’appareil doit tenir compte du fait que la marge de sécurité peut avoir changée par rapport à la primoimplantation. L’efficacité de la défibrillation peut donc être évaluée si le test n’avait pas été réalisé durant la primo-implantation, devant une aggravation de l’insuffisance cardiaque ou si un traitement médical connu pour augmenter les seuils a été introduit.





