Thérapies Boston Scientific
Dans cet article
Les défibrillateurs ont été historiquement développés pour réduire des arythmies ventriculaires malignes par choc électrique. En théorie, il est possible de distinguer le choc de cardioversion, qui correspond à un choc de faible énergie synchronisé sur la pente ascendante de l’onde R de l’EGM, du choc de défibrillation, qui correspond à un choc de forte énergie non synchronisé. En effet, dans la zone de fibrillation ventriculaire, la synchronisation est parfois impossible devant l’instabilité des ventriculogrammes. En pratique, un défibrillateur Boston Scientific cherche toujours à se synchroniser sur l’onde R même en zone de FV.
L‘effet d’un choc électrique varie en fonction de l’énergie délivrée. Pour une énergie faible, de l’ordre du Joule, le choc électrique en période vulnérable peut induire une arythmie. La valeur supérieure de vulnérabilité correspond à l’énergie la plus faible, appliquée en période vulnérable ventriculaire, qui n’entraine pas de fibrillation ventriculaire. Cette valeur est corrélée au seuil de défibrillation. La probabilité de réduction augmente ensuite suivant une courbe de probabilité exponentielle en fonction de l’amplitude du choc délivré (synchronisé sur l’onde R). A partir d’une certaine valeur, le risque de réinduire une arythmie augmente également limitant les chances de succès de la thérapie. Un choc d’amplitude trop importante peut léser les tissus myocardiques.
L’énergie stockée puis délivrée par un défibrillateur répond à la formule suivante : énergie stockée = 1/2CV2 ; C : condensateur ; V : tension ;
Pour augmenter cette énergie délivrée il est possible de privilégier un condensateur de grande capacité ou de privilégier une tension élevée. Dans les dispositifs Boston, le choix a été fait d’un condensateur de capacité élevée ( microF) et d’une tension plutôt basse (Volts).
Différents paramètres concernant la forme de l’onde de choc, le vecteur du choc, l'amplitude et le nombre de chocs délivrés sont déterminants en termes d’efficacité et sont ou ne sont pas accessibles à la programmation.
Forme de l'onde de choc : longtemps monophasique, l’onde de choc est devenue biphasique dans les défibrillateurs modernes, ce qui permet d'abaisser les seuils de défibrillation. Dans un choc biphasique, le courant est tout d’abord délivré dans une direction puis quand une quantité fixe d’énergie a été délivrée, la direction du courant est inversée. La première phase d’un choc biphasique est équivalente à celle d’un choc monophasique avec toutefois une masse critique moindre ; la seconde phase ramène le potentiel membranaire le plus près possible de zéro pour éviter une réinduction de tachycardie ou de fibrillation ventriculaire. La forme de l’onde de choc est obligatoirement biphasique et n’est pas programmable dans les dernières plateformes de défibrillateur Boston Scientific.
Vecteur du choc : la programmation de ce paramètre dépend du nombre d’électrodes de choc disponibles. Le choc de défibrillation est transmis par une sonde dédiée qui peut être mono coïl (une seule électrode de défibrillation ou coïl placé dans le ventricule droit) ou double coïl (une électrode de défibrillation distale placée dans le ventricule droit, une électrode de défibrillation plus proximale, au niveau de la veine cave supérieure). Le choc mono coïl ne peut être délivré qu’entre le coïl distal de la sonde ventriculaire droite et le boitier. Le choc double coïl peut être délivré entre trois structures : le coïl distal, le coïl proximal et le boitier. Le vecteur de choc est programmable avec possibilité de programmer ou déprogrammer l’électrode proximale dans la veine cave supérieure pour une sonde double coïl.
Les configurations programmables suivantes sont disponibles pour une sonde double coïl :
- Spire VD à Spire OD et Boîtier : ce vecteur est aussi appelé vecteur V-TRIAD (double coïl). Le boitier sert d’électrode active (« boîtier actif ») en association avec la sonde de défibrillation double coïl. L’énergie est délivrée simultanément du coïl distal vers le coïl proximal et du coïl distal vers le boîtier.
- Spire VD à Boîtier : ce vecteur utilise également le boitier en tant qu’électrode active (« boîtier actif », simple coïl). L’énergie est uniquement délivrée du coïl distal vers le boîtier du générateur d’impulsions.
- Spire VD à Spire OD : ce vecteur, également appelé « boîtier froid », annule l’utilisation du boîtier en tant qu’électrode active. L’énergie est envoyée du coïl distal vers le coïl proximal.
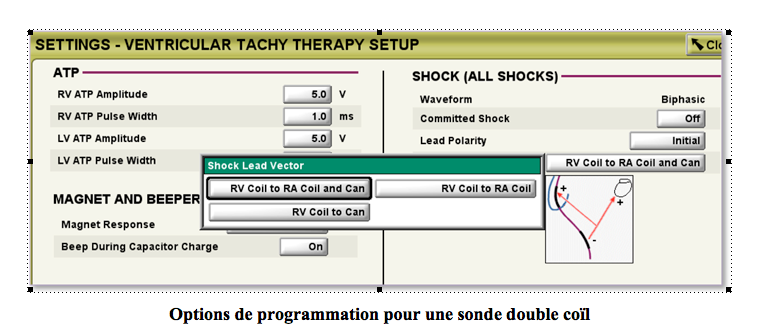
La configuration Spire VD à Boîtier est la seule efficace pour une sonde mono coïl. Les 2 autres ne doivent pas être programmées (les 3 configurations sont accessibles à la programmation). Pour la configuration Spire VD à Spire OD, aucun choc ne serait délivré. Ce vecteur ne doit donc jamais être utilisé avec une sonde simple coïl. Quand il est programmé, une fenêtre d’alerte apparaît demandant la vérification que la sonde est bien double coïl.

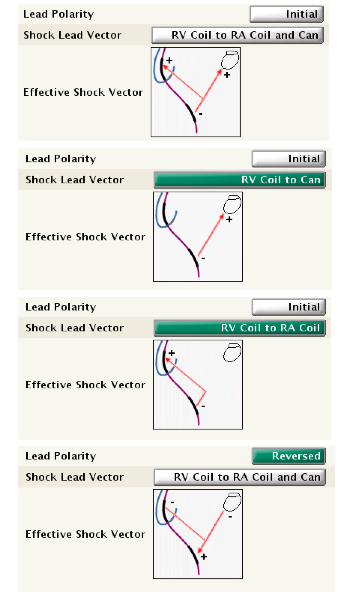
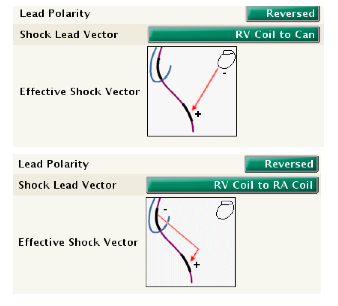
Polarité du choc : il est possible de programmer une polarité dite initiale ou dite inversée. Pour une polarité initiale, le coïl ventriculaire droit est négatif pour la première phase (cathode), le boitier et/ou le coïl veine cave supérieure sont positifs (anode). Cette polarité initiale correspond donc à un choc dît cathodique. Pour une polarité inversée, le coïl ventriculaire droit est positif pour la première phase (anode), le boitier et/ou le coïl veine cave supérieure sont négatifs (cathode). Cette polarité inversée correspond donc à un choc dît anodique.
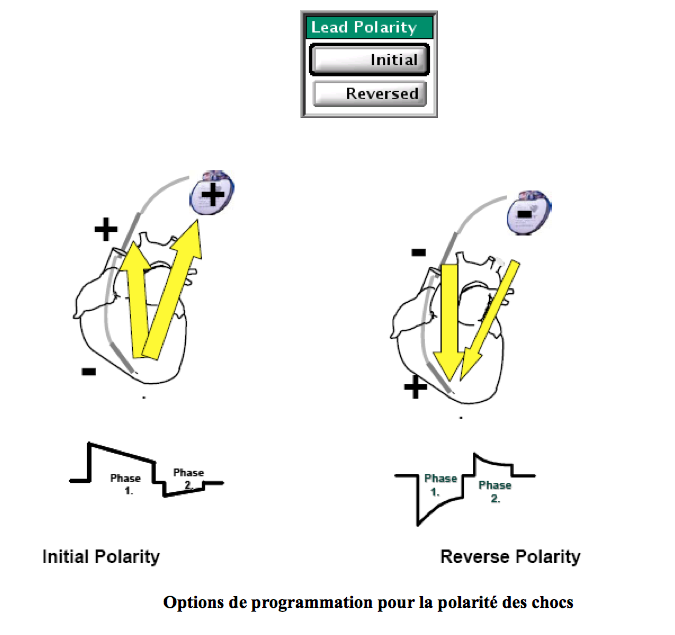
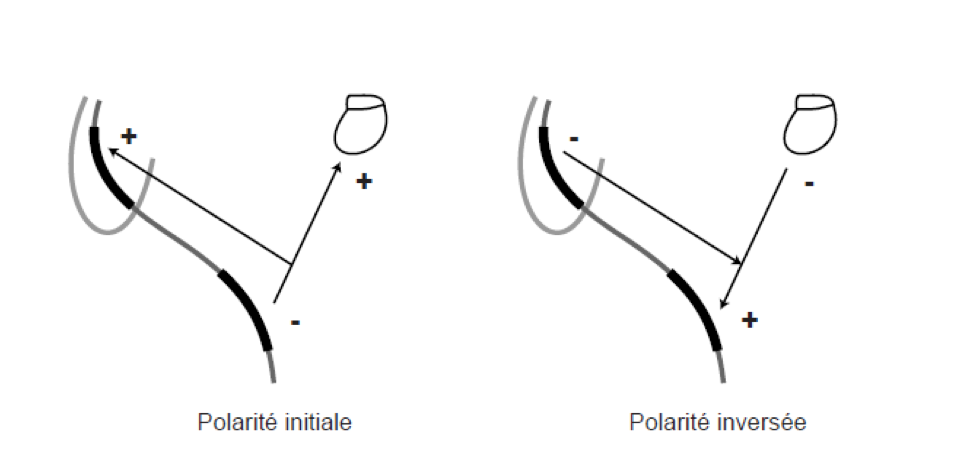
La sélection de la polarité du choc s’applique à tous les chocs administrés par l’appareil.
En cas d’échec des chocs précédents dans une zone, le dernier choc de cette zone est automatiquement administré avec la polarité inverse à celle du choc précédent (initiale ou inversée)
Pour une sonde double coïl, il existe donc 6 options de configurations en faisant varier la polarité et le vecteur de choc.
Tilt : le tilt des défibrillateurs Boston Scientific est de 80% (non programmable). La phase 1 est tronquée quand la tenson de crête initiale a diminué de 60% (voltage résiduel de 100%-60%=40%). La phase 2 est tronquée quand le la tension de crête (correspondant à la tension résiduelle de 40%) a diminué de 50% (40/2=20%).
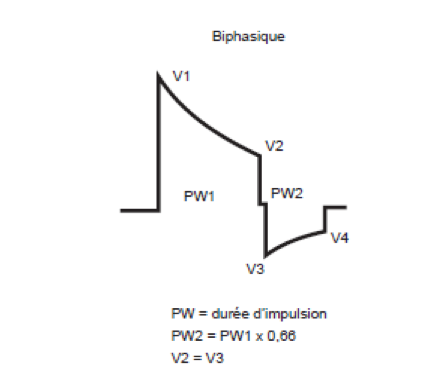
Figure forme d'onde biphasique
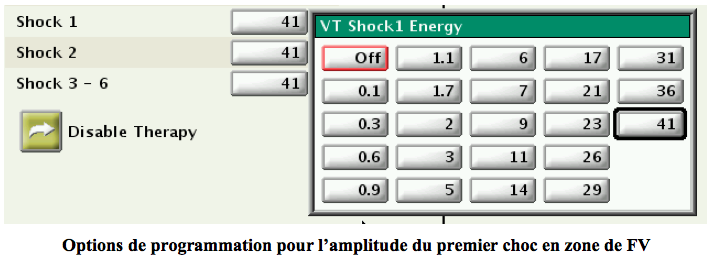
Amplitude des chocs : l’énergie délivrée est généralement 14% plus basse environ que l’énergie stockée. Les deux premiers chocs dans chaque zone ventriculaire peuvent être programmés (de 0.1 Joules à 41 Joules) afin d’optimiser le temps de charge, la durée de vie et les marges de sécurité. L’énergie du second choc doit être au moins égale à celle du premier. Les énergies des chocs restants dans chaque zone sont fixes à l’énergie maximum (41 Joules).
Dans la zone de FV, l’amplitude du premier choc est toutefois habituellement programmée aux capacités maximales de l’appareil ainsi que les chocs suivants. La programmation de l’amplitude des chocs de défibrillation peut être guidée par le seuil de défibrillation défini comme la quantité minimale d’énergie qui permet de convertir une FV en rythme sinusal.
Il n’est pas possible de ne pas programmer de chocs en zone de FV.

Dans la zone de TV, la programmation de l'amplitude du premier choc peut soit être programmée de façon empirique à basse amplitude (entre 5 et 10 Joules), ce qui permet d’économiser la pile et de diminuer le caractère douloureux pour le patient, soit à une amplitude importante pour augmenter la probabilité d’efficacité et de réduction.
Les chocs électriques peuvent être déprogrammés dans la zone de TV qui peut être une zone moniteur (pas de thérapies) ou programmée avec seulement une série de salves de stimulation anti-tachycardique.
Nombre de chocs : en zone de FV, le nombre maximal de chocs est fixe, limitant ainsi le risque de série interminable de chocs délivrés en cas de thérapies inappropriées. Dans cette zone, une série maximale de 8 chocs consécutifs peut être délivrée. En zone de TV, ce nombre est limité à 6 chocs et à 5 dans la zone de TV-1.
Confirmation du choc : le traitement par choc ventriculaire peut être programmé pour être reconfirmé ou non reconfirmé. L’objectif de la reconfirmation est de ne pas délivrer un choc inutile quand l’arythmie s’est réduite spontanément ; ainsi, le dispositif surveille les tachyarythmies pendant et immédiatement après la charge des condensateurs. Pendant cette phase, il vérifie si la tachyarythmie s’est réduite spontanément et détermine s’il convient ou non d’administrer un traitement par choc ventriculaire.
Si la fonction Choc non reconfirmé est programmée sur Marche, le choc est systématiquement administré en synchronisation avec la première onde R détectée qui suit un délai de 500 ms après la fin de charge des condensateurs (que l’arythmie soit soutenue ou non). Le délai de 500 ms donne un temps de réaction minimum pour actionner la commande Dévier à partir du programmateur (possibilité pour le médecin d’annuler le choc à partir du programmateur). Il existe une période réfractaire obligatoire de 135 ms en fin de charge : les événements survenant durant les premières 135 ms du délai de 500 ms sont ignorés. Si aucune onde R n’est détectée dans les 2 secondes suivant la fin de la charge, le choc ventriculaire est administré de façon asynchrone à la fin du délai de 2 secondes.
Si la fonction Choc non reconfirmé est programmée sur Arrêt, en fin de charge, il existe une phase de reconfirmation où le dispositif analyse si l’arythmie est réduite (pas de choc délivré) ou pas (choc délivré) suivant les étapes suivantes :
- L’appareil continue à détecter l’arythmie durant la charge des condensateurs. Les battements détectés et stimulés sont évalués. Si 5 battements lents (détectés ou stimulés) sont comptabilisés dans une fenêtre de détection de 10 battements (ou 4 battements lents consécutifs après une tentative infructueuse d’ATP QUICK CONVERT), l’appareil interrompt la charge et considère qu’il s’agit d’un cas Dévié-Reconfirmer.
- Si, sur 10 battements, 5 ne sont pas détectés comme lents (ou si moins de 4 battements lents consécutifs sont détectés après une tentative infructueuse d’ATP QUICK CONVERT) et si la charge arrive à son terme, la reconfirmation post-charge est réalisée à l’issue de la charge. Après la période réfractaire post-charge et le premier événement détecté, le générateur d’impulsions mesure jusqu’à 3 intervalles post-charge et les compare au seuil de fréquence minimum.
- si 2 des 3 intervalles post-charge ont une fréquence supérieure au seuil de fréquence le plus bas (programmation de la zone de tachycardie la plus basse : zone de FV si 1 seule zone programmée, zone de TV si 2 zones et zone de TV-1 si 3 zones), le choc est administré en synchronisation avec le deuxième événement rapide.
- si 2 des 3 intervalles post-charge ont une fréquence inférieure au seuil de fréquence le plus bas, le choc n’est pas administré. Si aucun battement n’est détecté, la stimulation commence à la fréquence minimale programmée au terme d’une période de 2 secondes. Si le choc n’est pas administré ou si des impulsions de stimulation sont administrées, il s’agit aussi d’un cas Dévié-Reconfirmer.
L’algorithme de reconfirmation ne permet pas deux cycles Dévié-Reconfirmer consécutifs. Si l’arythmie est redétectée après un Dévié-Reconfirmer, le choc suivant de l’épisode est délivré comme si Choc non reconfirmé était programmé sur Marche. Lorsqu’un choc est délivré, l’algorithme de reconfirmation peut être appliqué à nouveau.
A la suite d’un choc électrique, il existe une période réfractaire de 500 ms non programmable.
Une des priorités de la programmation d’un défibrillateur est de diminuer la survenue de chocs électriques sans compromettre la sécurité du patient. Il est en effet nécessaire d’adopter la méthode de traitement la moins agressive et la moins douloureuse pour mettre fin à l’arythmie. Le principe de la stimulation anti-tachycardique (SAT) est de capturer l'arythmie et d’interrompre une TV organisée en pénétrant son circuit de propagation à travers les ventricules. Le ventricule doit donc être stimulé à une fréquence plus élevée que celle de la tachycardie. La SAT est indolore, permet de réduire la consommation d’énergie et ainsi d‘économiser les batteries ; elle doit donc être privilégiée en première intention pour le traitement des troubles du rythme ventriculaire organisés, même quand ils sont rapides. L'efficacité de ce type de thérapies a été démontrée pour une large gamme de fréquences de tachycardie ventriculaire jusqu'à 240 battements/minute. Ainsi dans la zone de fibrillation ventriculaire, il est aujourd’hui habituel de programmer une salve de stimulation à moins d’une démonstration de son inefficacité ou de son caractère pro-arythmogène.
Différents paramètres sont à programmer pour optimiser l'efficacité de ce type de thérapeutique :
- le type de séquences : Salve,, rampe, scan, rampe/balayage
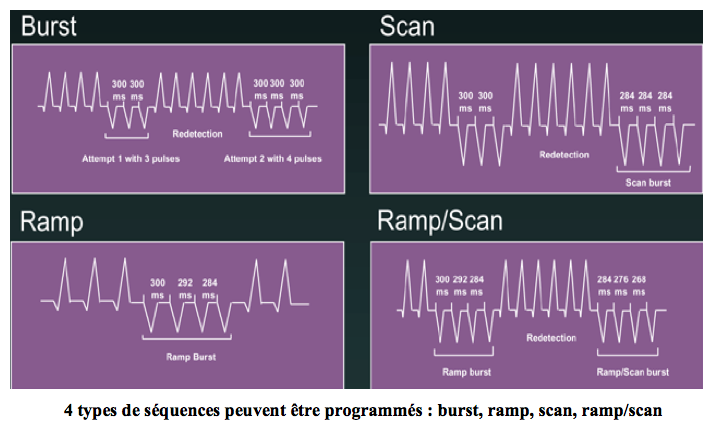
Dans une salve, la durée des intervalles est constante au cours d’une séquence (pas de changement d’un stimulus à l’autre). Il s’agit du type de séquence le plus utilisé en pratique clinique et probablement le moins agressif.
Dans une rampe, l’intervalle est réduit d’un stimulus à l’autre de la valeur du décrément qui est programmable.
Pour un balayage, il n’existe pas de décrément de l’intervalle de stimulation pour une même salve (il s’agit donc de salves). En revanche, à l’intérieur d’une même série de salve, il existe un décrément programmable d’une salve à l’autre.
Pour un rampe/balayage, l’intervalle est réduit d’un stimulus à l’autre de la valeur du décrément qui est programmable (rampe) mais en plus, il existe un décrément programmable d’une rampe à l’autre. Il s’agit donc du type de séquence le plus agressif.

- le nombre de séquences de stimulation
Le nombre de séquences programmées varie en fonction de la fréquence de la tachycardie. Dans une zone de TV lente, il est possible de programmer un nombre important de séquences de façon à retarder au maximum la délivrance d'un choc sur une tachycardie ne menaçant pas généralement la survie à court terme. Il est d'ailleurs possible de ne pas programmer de choc électrique dans cette zone de TV lente (TV-1). Pour les tachycardies entre 150 et 200 battements/minute, il est habituel de programmer 3 à 6 séquences successives de stimulation anti-tachycardique. Pour les TV plus rapides, une à deux séquences sont programmées, le risque étant de ne pas réduire l'épisode et de retarder la survenue des chocs sur une tachycardie compromettant l'hémodynamique et le pronostic du patient.
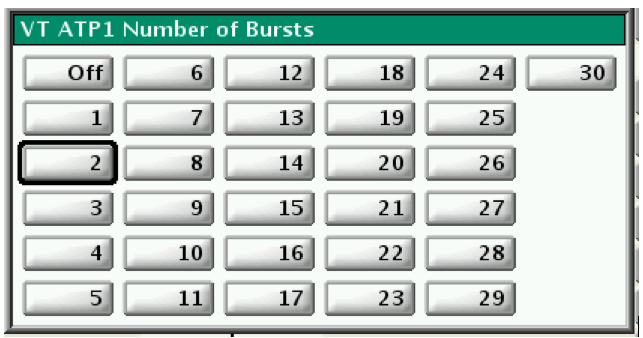
Options de programmation en termes de nombres de bursts en zone de TV (valeur nominale 4)
- le nombre d’impulsions par séquence
En moyenne, 5 à 15 stimulations consécutives sont programmées dans chaque salve. Si le nombre est insuffisant, la séquence de stimulation peut ne pas pénétrer le circuit de tachycardie et la salve est inefficace. En revanche, si le nombre est trop élevé, le risque est de réduire puis de ré-induire la tachycardie.

Options de programmation en termes de nombres de stimuli/burst (valeur nominale 10)

Options de programmation en termes d’augmentation du nombre de stimuli/burst (valeur nominale 0)
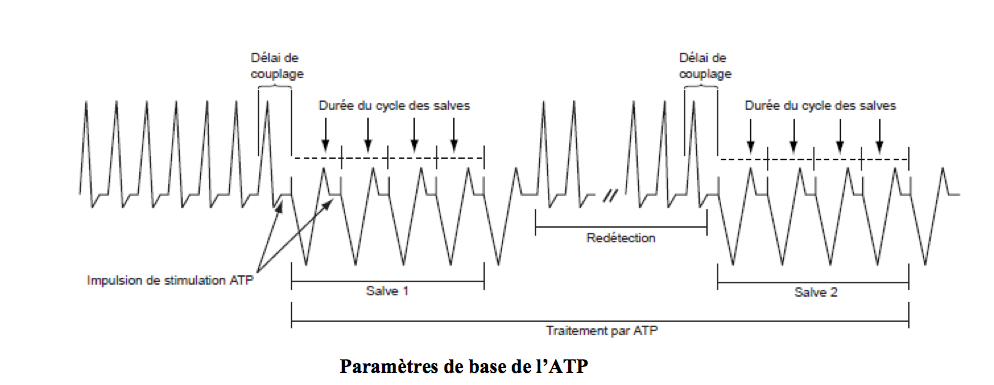
- la valeur des intervalles de couplage et de stimulation
Il est possible de programmer différemment intervalle de couplage (délai entre le dernier ventricule détecté et le premier ventricule stimulé) et intervalle de stimulation (délai entre le premier et le second stimulus). Plus les couplages sont courts, plus la thérapie est agressive et plus est important le risque d’accélérer la tachycardie.
Les 2 couplages peuvent être programmés en pourcentage ou en intervalle fixe (ms). Il est plus logique de les programmer en pourcentage de façon à s’adapter à la fréquence de la tachycardie et à ses variations.
Le pourcentage est calculé par rapport à la moyenne des 4 intervalles précédant la thérapie. 
Options de programmation en termes de couplage : fixe (ms) ou adaptatif (%)

Options de programmation en termes d’intervalle de couplage (valeur nominale 81%)

Options de programmation en termes d’intervalle de stimulation (valeur nominale 81%)
- couplage minimum
Il existe une limite de fréquence programmable au-dessus de laquelle, quelle que soit la programmation, l’appareil ne délivre pas de stimulation. Quand, au cours d’une rampe par exemple, le couplage minimum est atteint, les cycles suivants sont stimulés avec ce couplage minimum sans décrément supplémentaire.
Options de programmation en termes d’intervalle minimal de stimulation (valeur nominale 220 ms)
- durée maximale pour l’ATP
Cette durée définit le délai à partir duquel les séquences d’ATP vont être interrompues pour délivrer un choc électrique. L’idée est de ne pas trop retarder la survenue du premier choc électrique par un nombre trop élevé de séquences d’ATP. 
Options de programmation en termes de durée maximale (valeur nominale 60 s)
- amplitude de stimulation
Pour augmenter les chances d’obtenir une capture ventriculaire, il est possible de programmer indépendamment des paramètres de base, l’amplitude et la durée d’impulsion des stimuli durant les séquences d’ATP (valeur nominale 5 Volts pour 1 ms).
La programmation est initialement empirique mais doit par la suite être adaptée en fonction :
- des différentes arythmies enregistrées par l’appareil et analysées lors du suivi du patient,
- du ratio efficacité (réduction de l'épisode) / effet délétère (accélération de l'arythmie) d'un type de séquence de stimulation.
Stimulation anti-tachycardique dans la zone de FV : Quick Convert
La stimulation anti-tachycardique a montré son efficacité pour arrêter les arythmies ventriculaires même rapides. Dans les appareils les plus récents, il est possible de programmer une rafale en zone de FV. Il s’agit de la fonction Quick Convert.
Les paramètres de cette salve ne sont pas programmables :
- une seule rafale
- 8 stimuli
- intervalle de couplage 88%
- intervalle de stimulation 88%
- intervalle minimal de stimulation 220 ms
- pas de décrément
Pour que ce burst soit délivré, il faut que la fréquence ventriculaire (moyenne des 4 cycles précédents) soit inférieure à 250 battements/minute.
Le burst n’est utilisé que comme première tentative de traitement dans un épisode.
Une fois que le burst a été délivré, le dispositif analyse le rythme : si l’arythmie persiste, début de la charge des condensateurs ; si l’arythmie s’est arrêtée, la charge ne débute pas.
Le dispositif utilise les critères suivants pour évaluer l’efficacité du burst :
- le premier cycle suivant le burst n’est pas comptabilisé. Si, une asystolie de 2 secondes (pas de ventricule détecté) est observée, le traitement par choc est dévié (pas de charge) et le dispositif passe en redétection.
- si 2 intervalles sur 3 après le burst sont plus rapides que le seuil de fréquence le plus bas (limite de la zone de détection programmée la plus basse), l’arythmie est considérée comme persistante et la charge commence.
- si 2 intervalles sur 3 sont lents, le traitement par choc est dévié (pas de charge) et le dispositif passe en redétection.
Quand le burst a été inefficace, le marqueur de début de charge apparait sur le tracé 300 ms après que la charge ait effectivement débuté. La charge débute sur le second cycle rapide mais le marqueur peut n’être parfois visualisé que sur le troisième.
Quick Convert permet donc une réduction indolore d’un nombre significatif d’épisodes de TV organisée détectée en zone de FV. Cet algorithme permet également d’éviter la charge des condensateurs qui augmente la consommation et favorise l’usure prématurée des batteries. En revanche, si le burst s’avère inefficace, la charge des condensateurs est retardée de 1.5 à 2.5 secondes par rapport au fonctionnement traditionnel (choc en première intention en zone de FV).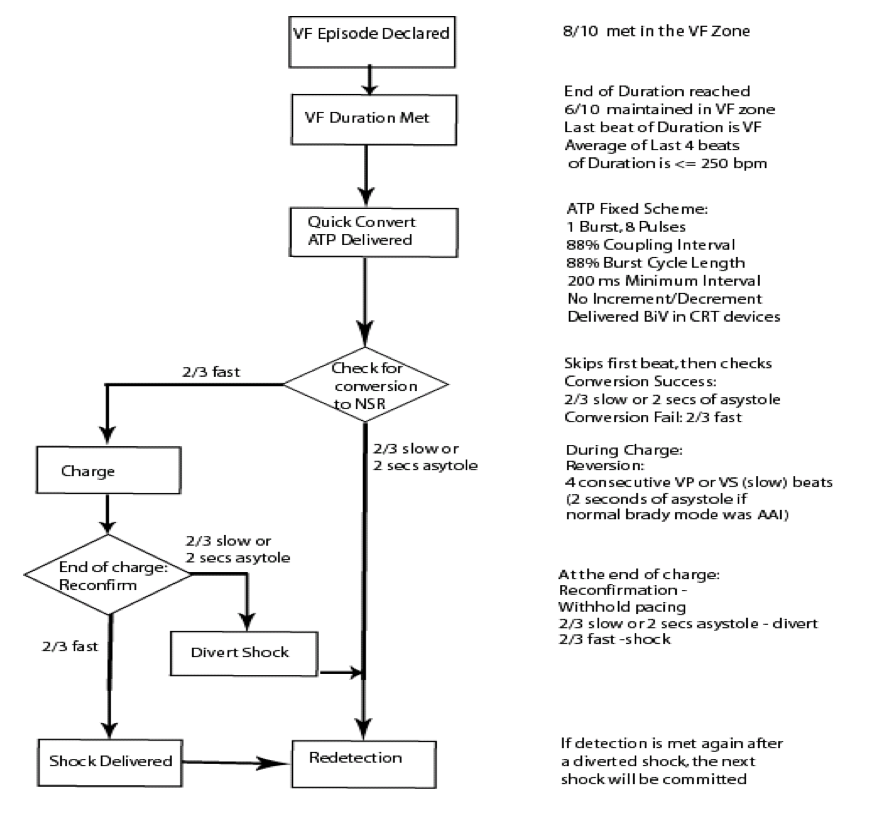
Fonctionnement de l’algorithme Quick Convert
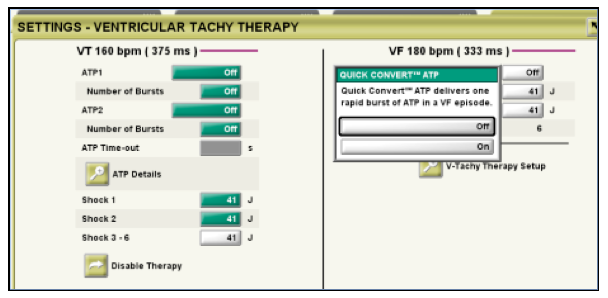
Programmation de l’algorithme Quick Convert





